5' Lettura
L’epatite alcolica è un’infiammazione del fegato associata all’eccessivo consumo di alcolici e che può degenerare nella perdita di funzionalità dell’organo. Il fegato, infatti, depura il corpo dalle sostanze tossiche, tra cui vi sono anche gli alcolici, ma se l’alcool diventa troppo il fegato può andare in sovraccarico con conseguenze pericolose per la salute.
Ecco cosa troverai nell’articolo:
- Epatite o epatopatia alcolica: di cosa si tratta?
- Quali sono le cause e i fattori di rischio dell'epatite alcolica?
- Sintomi: come si manifesta l'epatite alcolica?
- Come si diagnostica l'epatite alcolica?
- Rimedi e trattamenti: come affrontare l'epatite alcolica?
- Posso guarire dall'epatite alcolica?
- Cosa posso fare per prevenire l'epatite alcolica?
1. Epatite o epatopatia alcolica: di cosa si tratta?
L'epatite alcolica è una condizione infiammatoria del fegato causata dal consumo eccessivo di alcol per un lungo periodo di tempo. Non è necessario che vi sia una condizione di alcolismo tale da impedire lo svolgimento delle attività quotidiane, è infatti sufficiente l’ingestione quotidiana di bevande alcoliche per innescare la patologia, che può essere più o meno grave in relazione alle dosi di alcol assunte. Anche coloro che non fanno uso quotidiano di bevande a base alcolica, ma soltanto un uso episodico frequente in dosi elevate (binge drinking) possono soffrire di epatopatia alcolica.1,2
2. Quali sono le cause e i fattori di rischio dell'epatite alcolica?
Una volta ingerito, l'alcol viene assorbito tramite l’apparato digerente e processato nel fegato, dove produce sostanze chimiche tossiche per l’organismo. Queste sostanze, soprattutto se assunte in grande quantità e in maniera costante, possono danneggiare le cellule del fegato portando ad una situazione infiammatoria che innesca l’epatite.
Non è però chiaro come mai questo avvenga solamente in una minoranza di coloro che fanno un ripetuto e ingente consumo di alcol. L'epatite alcolica, infatti, si sviluppa solamente nel 35% dei casi e può insorgere anche in persone che ne fanno solamente un utilizzo moderato. Si ipotizza pertanto la presenza di ulteriori fattori di rischio che concorrono all’insorgenza dell’epatopatia alcolica, tra cui:
- fattori genetici, che influenzano la capacità del singolo di processare l’alcol;
- avere infezioni o altri disturbi del fegato, come l'epatite B, l'epatite C e l'emocromatosi;
- malnutrizione o alimentazione scorretta, ricca di grassi e povera di vitamine e minerali;
- sovrappeso e obesità;
- tempistiche del bere alcolici in relazione al mangiare, ovvero si stima che bere bevande alcoliche unicamente durante i pasti riduca il rischio di sviluppare l'epatite alcolica.
Inoltre, va tenuto presente che le donne hanno un rischio aumentato di sviluppare l'epatite alcolica e si ipotizza che esso sia legato ad una differente capacità di produrre gli enzimi epatici necessari al processamento dell’alcol.1,3,4
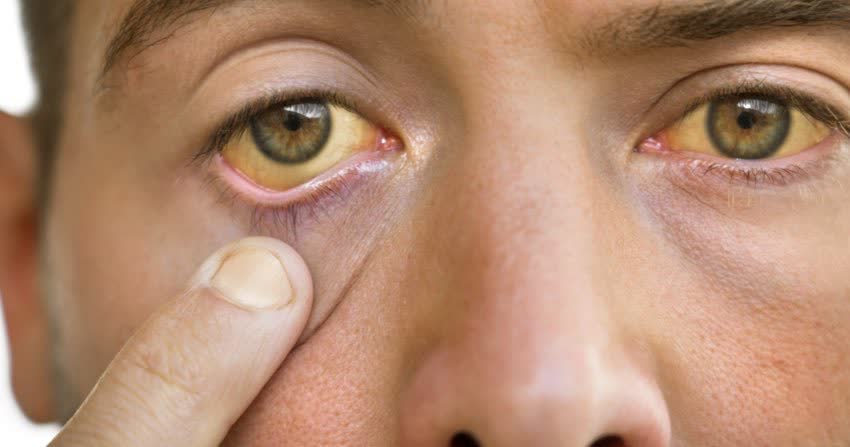
3. Sintomi: come si manifesta l'epatite alcolica?
I sintomi dell'epatite alcolica possono variare a seconda dell'entità del danno epatico. Spesso nei casi più lievi o nelle fasi iniziali non vi sono sintomi evidenti. Con il passare del tempo invece possono presentarsi:
- alterazioni dell'appetito;
- secchezza della bocca (xerostomia);
- perdita di peso;
- nausea e vomito;
- dolore o gonfiore all'addome;
- ingiallimento della pelle o degli occhi (ittero);
- febbre;
- confusione mentale;
- stanchezza;
- lividi.
La sintomatologia dell'epatopatia alcolica, purtroppo, è simile a quella di diverse altre patologie ematologiche o legate al fegato, per cui si consiglia di consultare tempestivamente il/la curante nel caso si presenti uno o più tra questi sintomi.3,5
4. Come si diagnostica l'epatite alcolica?
Nel caso vi sia il sospetto di epatite alcolica, l’anamnesi familiare e l’analisi delle abitudini di vita sono il primo passo utile a indirizzare il/la medico/a verso un’ipotesi diagnostica che escluda altre patologie con sintomatologia simile. Viene, quindi, eseguito un esame obiettivo dell’addome per valutare le dimensioni di fegato e milza, che spesso aumentano di volume in coloro chea soffrono di epatite. In ultimo, vengono prescritti alcuni accertamenti tra cui:
- esami del sangue, che comprendano emocromo completo, valori di funzionalità epatica e di coagulazione del sangue;
- TAC addominale;
- ecografia del fegato;
- biopsia epatica, che prevede il prelievo e l’analisi istologica di un campione di tessuto epatico.
È importante sottolineare che la biopsia epatica viene solitamente prescritta come ultimo esame di conferma della diagnosi, soprattutto nei casi più gravi, essendo un esame invasivo. I risultati della biopsia servono a studiare la patologia, a classificarla e a comprenderne l’esatta gravità.4,5,6
5. Rimedi e trattamenti: come affrontare l'epatite alcolica?
Il primo e principale trattamento per l’epatite alcolica è l’interruzione dell’assunzione di alcol. Questa però, nel caso vi sia uno stato di dipendenza dalla sostanza, deve essere attentamente valutata e gestita da personale sanitario specializzato, per evitare crisi di astinenza che possono essere anche molto gravi. Inoltre, in molti casi, cercare un supporto psicologico che aiuti a smettere di bere è fondamentale per gestire al meglio la problematica.
Per depurare il fegato dall’alcol possono essere necessarie settimane o mesi nei casi più gravi, ma i primi benefici si iniziano a percepire già dopo circa 15 giorni.
È possibile, inoltre, che venga prescritta una terapia farmacologica a base di corticosteroidi o pentossifillina per calmare l'infiammazione del fegato e migliorare la funzionalità epatica. Nei casi in cui la funzione del fegato è totalmente compromessa, invece, potrebbe essere necessario un trapianto di fegato.1,3,7

6. Posso guarire dall'epatite alcolica?
Interrompendo l’assunzione di alcol e cambiando lo stile di vita, nei casi lievi o moderati, vi è generalmente la guarigione dallo stato infiammatorio dell’epatite. Sono necessari, però, alcuni mesi perché si possa apprezzare un reale cambiamento. È importante sottolineare che nei casi in cui la compromissione dell’organo è grave, non è sufficiente smettere di assumere alcol perché vi sia la completa guarigione.
Non interrompendo, invece, l’uso di alcolici, l'aspettativa di vita è molto ridotta: sopravvive circa il 70% degli uomini e il 30% delle donne a cinque anni dalla diagnosi. Nel caso di patologia grave, se non si smette di bere alcol circa il 40% delle persone affette da epatite alcolica muore entro 6 mesi.1,3,8
7. Cosa posso fare per prevenire l'epatite alcolica?
Il modo migliore per prevenire l'epatite alcolica è evitare di assumere alcol o berne con moderazione. Il consumo moderato è stabilito a due bicchieri al giorno per gli uomini e uno per le donne. È importante, però, ricordare che in alcuni individui anche il consumo moderato può innescare la malattia, per cui non è possibile dare un’indicazione che sia valida in modo univoco per tutti.
Per ridurre ulteriormente il rischio è fondamentale adottare uno stile di vita sano che preveda:
- fare attenzione a non contrarre malattie epatiche come Epatite B o C seguendo le principali norme di igiene e prevenzione (sesso protetto, evitare cibi crudi, non utilizzare aghi o rasoi altrui, vaccinarsi per l’epatite B) .
- dieta bilanciata ed esercizio fisico regolare;
- bere molta acqua (2L al giorno).1,3,5
Bibliografia
- Shah NJ, Royer A, John S. Alcoholic Hepatitis. [Updated 2023 Jan 2]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 Jan-. (Ultimo accesso 04.05.2023)
- Johns Hopkins Medicine, Alcoholic Hepatitis, 2022 (Ultimo accesso 04.05.2023)
- Cleveland Clinic, Alcohol-Induced Hepatitis, 2022 (Ultimo accesso 04.05.2023)
- American Liver Foundation, Alcohol and Your Liver, 2020 (Ultimo accesso 04.05.2023)
- Mayo Clinic, Alcoholic hepatitis, 2020 (Ultimo accesso 04.05.2023)
- Fung P, Pyrsopoulos N. Emerging concepts in alcoholic hepatitis. World J Hepatol. 2017 Apr 28;9(12):567-585. doi: 10.4254/wjh.v9.i12.567. PMID: 28515843; PMCID: PMC5411952.
- Mosoni C, Dionisi T, Vassallo GA, Mirijello A, Tarli C, Antonelli M, Sestito L, Rando MM, Tosoni A, De Cosmo S, Gasbarrini A, Addolorato G. Baclofen for the Treatment of Alcohol Use Disorder in Patients With Liver Cirrhosis: 10 Years After the First Evidence. Front Psychiatry. 2018 Oct 1;9:474. doi: 10.3389/fpsyt.2018.00474. PMID: 30327620; PMCID: PMC6174362.
- Bruha R, Dvorak K, Petrtyl J. Alcoholic liver disease. World J Hepatol. 2012 Mar 27;4(3):81-90. doi: 10.4254/wjh.v4.i3.81. PMID: 22489260; PMCID: PMC3321494.



Facci sapere cosa ne pensi di questo post!