6' Lettura
La micosi inguinale è un disturbo molto fastidioso che colpisce prevalentemente gli uomini e che interessa la zone dell’inguine. Per la sua localizzazione, questa patologia può essere fonte di profondo disagio per il paziente e avere un impatto negativo sulla qualità di vita. Riconoscere i primi sintomi della micosi inguinale è un passo necessario per potersi liberare efficacemente di questa malattia.
Ecco di cosa parleremo in questo articolo:
- È vero che la micosi inguinale è una malattia maschile?
- Micosi inguinale: quali sono le cause?
- Sintomi e segni della micosi inguinale
- Come faccio a capire se si tratta di micosi inguinale?
- Come si cura la micosi inguinale?
- Quanto tempo dura la micosi inguinale?
- Come prevenire la micosi inguinale?

1. È vero che la micosi inguinale è una malattia maschile?
No, la micosi inguinale non è una malattia maschile. Nonostante sia più comune negli uomini, questa malattia può colpire anche le donne. Le ragioni per le quali la micosi inguinale, anche chiamata tinea crusis, è una malattia prevalentemente maschile sono da ricondurre ad elementi anatomici e legati allo stile di vita.
Infatti, la conformazione dei genitali maschili favorisce la formazione di un ambiente umido e caldo, ideale per lo sviluppo fungino. Inoltre, gli uomini indossano boxer o indumenti intimi attillati, oltre a praticare, mediamente, più sport rispetto alla controparte femminile, cosa che favorisce il ristagno di sudore in zona inguinale.1
2. Micosi inguinale:quali sono le cause?
La micosi inguinale è causata da infezioni fungine, principalmente da dermatofiti (un gruppo di funghi patogeni per l'uomo) o da lieviti. I funghi responsabili più comuni per la micosi inguinale includono Trichophyton rubrum, Trichophyton mentagrophytes e Candida albicans.
Le condizioni che favoriscono lo sviluppo della micosi inguinale includono:
- calore e umidità: gli ambienti caldi e umidi forniscono un terreno ideale per la crescita dei funghi. La zona inguinale, compresa l'area genitale, le cosce interne e i glutei, possono diventare calde e sudate, favorendo la proliferazione dei funghi. Lo stesso, ad esempio, vale per le unghie.
- contatto diretto: il contatto diretto con superfici o oggetti infetti può trasferire i funghi sulla pelle. Ciò può accadere attraverso il contatto con asciugamani, indumenti, attrezzature sportive o attraverso il contatto con la pelle di persone infette;
- indumenti non traspiranti: indossare indumenti intimi stretti, sintetici o non traspiranti può creare un ambiente umido e favorire la crescita dei funghi;
- compromissioni del sistema immunitario: un sistema immunitario indebolito o compromesso può aumentare il rischio di sviluppare infezioni fungine, inclusa la micosi inguinale. Ciò può accadere a causa di malattie, come il diabete o l'infezione da HIV, o a seguito di terapie immunosoppressive.1,2
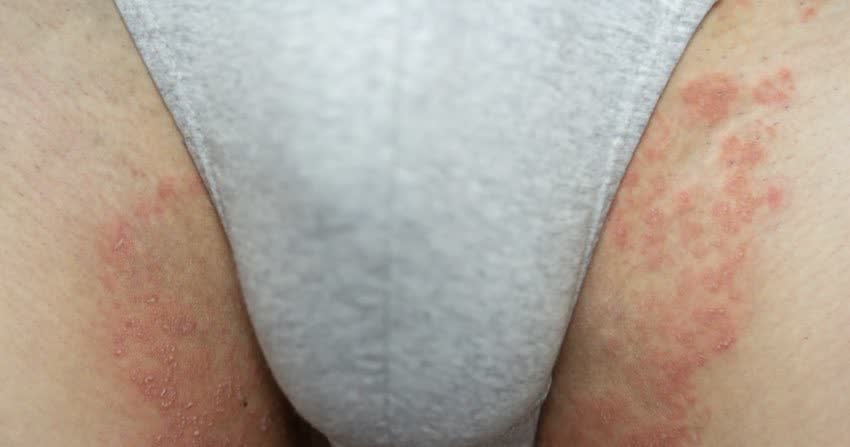
3. Segni e sintomi della micosi inguinale
La micosi inguinale può presentarsi con una serie di sintomi caratteristici che coinvolgono principalmente l'area inguinale, l'area genitale, le cosce interne e i glutei. I sintomi comuni della tinea cruris includono:
- prurito: è uno dei sintomi più comuni della micosi inguinale. L'area interessata può prudere intensamente e spingere alla continua grattatura;
- eruzione cutanea: può comparire un'eruzione cutanea rossa o rosa nella zona inguinale, che può essere squamosa o a chiazze. L'eruzione può estendersi lungo le cosce interne o sui glutei;
- bruciore o dolore: in alcuni casi, la micosi inguinale può causare bruciore o dolore nella zona interessata, specialmente durante l'attività fisica o il contatto con indumenti o superfici;
- arrossamento e gonfiore: l'area infetta può apparire arrossata e gonfia, a causa dell'infiammazione causata dall'infezione fungina;
- formazione di vesciche o pustole: in alcuni casi, possono svilupparsi vesciche o pustole nella zona colpita. Questo può verificarsi principalmente nelle infezioni fungine causate da Candida albicans;
- peeling della pelle: la pelle nella zona infetta può iniziare a desquamare o sfaldarsi a causa dell'infezione fungina.1,2
4. Come faccio a capire se si tratta di micosi inguinale?
Per capire se si tratta di micosi inguinale, quindi per effettuare una diagnosi della malattia, il personale medico specializzato esegue inizialmente un esame visivo dell'area interessata, raccoglie i dati relativi al paziente e, in alcuni casi, effettua la raccolta di campioni per ulteriori analisi, tramite il prelievo di una biopsia di tessuto.
Questo campione verrà esaminato al microscopio per valutare la presenza di funghi o lieviti. Talvolta, viene eseguita una coltura fungina in laboratorio: il fungo prelevato dal paziente viene coltivato con apposite tecniche, per consentirne l’identificazione.
5. Come si cura la micosi inguinale?
Per curare la micosi inguinale sono disponibili farmaci e rimedi naturali, che devono essere affiancati a cambiamenti nello stile di vita.
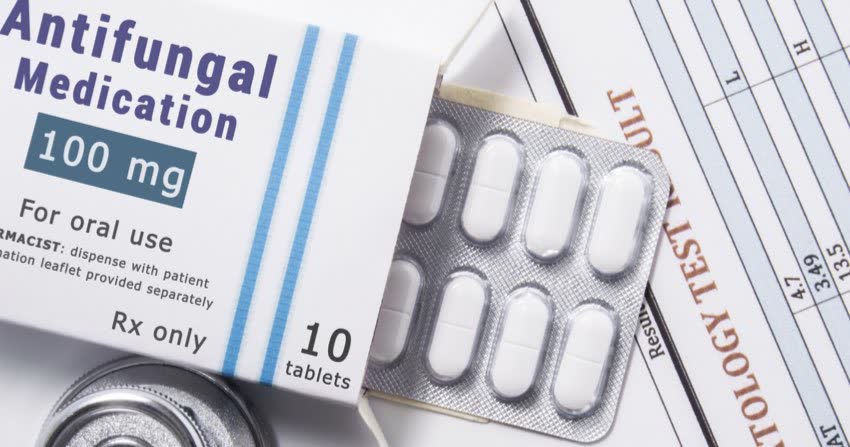
5.1 Farmaci per la micosi inguinale: topici e sistemici
Per il trattamento della tinea cruris vengono utilizzati farmaci antifungini, sia topici che sistemici, a seconda della gravità dell'infezione e delle preferenze del medico. Tra i farmaci topici (applicati direttamente sulla pelle) per la micosi inguinale troviamo:
- clotrimazolo: è un antimicotico ad ampio spettro che viene utilizzato per trattare diverse infezioni fungine della pelle, tra cui la micosi inguinale;
- miconazolo: è un altro agente antifungino utilizzato per trattare infezioni cutanee fungine, incluso il piede d'atleta (micosi inguinale);
- terbinafina: questo farmaco agisce impedendo la crescita dei funghi. È disponibile in crema, gel o spray e può essere efficace nel trattamento della micosi inguinale;
- econazolo: questo medicinale viene utilizzato per il trattamento di diverse infezioni causate da funghi, compresa la micosi inguinale.
I farmaci sistemici (assunti per bocca) per la micosi inguinale sono, invece:
- fluconazolo: è un farmaco antimicotico che può essere prescritto per il trattamento delle infezioni fungine gravi o ricorrenti, compresa la micosi inguinale.
- itraconazolo: un altro antifungino sistemico utilizzato per trattare diverse infezioni fungine, tra cui la micosi inguinale.1,2
5.2 Rimedi naturali per la micosi inguinale
I rimedi naturali possono essere utilizzati come complemento al trattamento prescritto dal personale medico, ma non dovrebbero essere considerati come un'alternativa completa. Tra questi troviamo:
- olio essenziale di Eucalyptus Pauciflora: ha dimostrato proprietà anti fungine in test di laboratorio;
- tea tree oil: questo olio essenziale ha proprietà antifungine e può essere diluito con olio vettore (come l'olio di cocco) e applicato delicatamente sulla zona interessata;
- combinazione di miele, cera d’api e olio di oliva: la combinazione di questi tre elementi ha dimostrato efficacia nel ridurre la severità di infezioni fungine superficiali della pelle, come la micosi inguinale.3,4,5
5.3 Comportamenti e stile di vita per combattere la micosi inguinale
Oltre ai farmaci e ai rimedi farmacologici, è necessario attuare una serie di comportamenti e stile di vita per poter combattere efficacemente la micosi inguinale. Tra questi troviamo:
- igiene adeguata: mantenere la zona inguinale pulita e asciutta è fondamentale per prevenire la crescita dei funghi. Assicurati di lavare l'area delicatamente con acqua e sapone neutro, asciugandola accuratamente dopo ogni lavaggio;
- indumenti adeguati: indossare biancheria intima traspirante, preferibilmente in cotone, che limiti l'accumulo di umidità nella zona inguinale;
- evitare indumenti stretti: l'uso di abiti troppo aderenti può favorire la sudorazione e la proliferazione dei funghi. Scegli indumenti comodi e non troppo aderenti.1,2
6. Quanto tempo dura la micosi inguinale?
La durata della micosi inguinale varia a seconda di diversi fattori come la gravità dell'infezione, la tempestività della diagnosi e le misure adottate per prevenire la ricomparsa. In generale, con il trattamento adeguato, la micosi inguinale può iniziare a migliorare entro pochi giorni, ma potrebbe essere necessario continuare il trattamento per alcune settimane per eliminare completamente l'infezione.
Il trattamento con farmaci antifungini topici può richiedere generalmente da 1 a 4 settimane, mentre i farmaci antifungini orali possono richiedere da 2 a 6 settimane o più, a seconda della gravità dell'infezione.
È fondamentale seguire attentamente le istruzioni del personale medico e completare il corso di trattamento raccomandato, anche quando i sintomi sembrano essere migliorati. Interrompere prematuramente il trattamento potrebbe, infatti, favorire la ricomparsa dell'infezione.2
7. Come prevenire la micosi inguinale?
Per prevenire la micosi inguinale e la sua ricorrenza, è importante mantenere una buona igiene personale, indossare indumenti intimi traspiranti, evitare l'umidità e l'eccessivo sudore nella zona inguinale e cercare di mantenere la pelle asciutta e pulita.
Se si nota un peggioramento dei sintomi nonostante il trattamento o se si verifica una ricomparsa dell'infezione dopo la guarigione iniziale, è fondamentale consultare nuovamente il personale medico per una valutazione più approfondita.2
Bibliografia
- Pippin MM, Madden ML, Das M. Tinea Cruris. 2023 May 29. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 Jan–. PMID: 32119489.
- Cleveland clinic, Jock Itch (Ultimo accesso 20.07.2023)
- Shahi SK, Shukla AC, Bajaj AK, Banerjee U, Rimek D, Midgely G, Dikshit A. Broad spectrum herbal therapy against superficial fungal infections. Skin Pharmacol Appl Skin Physiol. 2000 Jan-Feb;13(1):60-4. doi: 10.1159/000029909. PMID: 10657767.
- Al-Waili NS. An alternative treatment for pityriasis versicolor, tinea cruris, tinea corporis and tinea faciei with topical application of honey, olive oil and beeswax mixture: an open pilot study. Complement Ther Med. 2004 Mar;12(1):45-7. doi: 10.1016/j.ctim.2004.01.002. PMID: 15130571.
- Martin KW, Ernst E. Herbal medicines for treatment of fungal infections: a systematic review of controlled clinical trials. Mycoses. 2004 Apr;47(3-4):87-92. doi: 10.1046/j.1439-0507.2003.00951.x. PMID: 15078424.







Facci sapere cosa ne pensi di questo post!