7' Lettura
La stomatite è un’infiammazione che colpisce le mucose del cavo orale, ma che può presentarsi anche come conseguenza di una terapia antibiotica. Vediamo perché e come affrontare questa fastidiosa complicanza.
Ecco cosa troverai nell’articolo:
- Cos'è la stomatite da antibiotici e come si presenta?
- Perché gli antibiotici possono causare stomatite?
- Come capire se si tratta di stomatite da antibiotici?
- Stomatite da antibiotici: si può curare?
- Devo prendere l'antibiotico, come posso prevenire la stomatite?
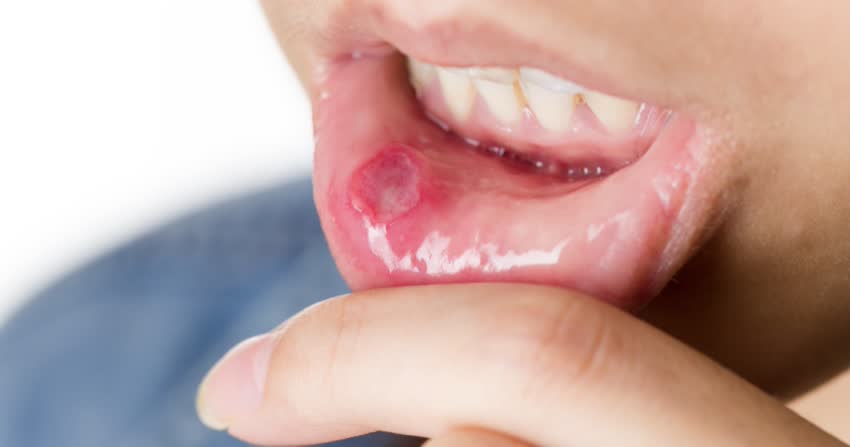
1. Cos'è la stomatite da antibiotici e come si presenta?
La stomatite da antibiotici è un’infiammazione delle mucose della bocca causata da uno sbilanciamento della normale flora microbica del cavo orale che può essere associato all’uso di antibiotici ad ampio spettro.
La stomatite da antibiotici si presenta con gli stessi sintomi di una stomatite provocata da altri fattori, la differenza sta soltanto nella causa che ha determinato l’insorgenza del processo infiammatorio.1-4 Tra i principali sintomi ricordiamo:
- gonfiore (edema) e rossore delle mucose;
- comparsa di afte o ulcere;
- dolore;
- bruciore;
- fastidio o dolore durante la masticazione o la deglutizione.
2. Perché gli antibiotici possono causare stomatite?
Gli antibiotici sono efficaci contro numerose specie batteriche, perché agiscono bloccando le vie metaboliche comuni a diversi tipi di batteri. Per questo motivo, in alcuni casi, oltre a combattere l’infezione per cui sono stati prescritti, gli antibiotici ad ampio spettro possono distruggere anche i microorganismi normalmente presenti nell’intestino umano o nel cavo orale, danneggiando il fisiologico equilibrio del microbiota e favorendo l’insorgenza della stomatite.
Più precisamente, il microbiota, ovvero l’insieme dei microorganismi che vivono nel cavo orale, va incontro a uno sbilanciamento detto disbiosi, che determina la perdita delle funzioni protettive normalmente svolte dalla flora microbica. A questo punto la bocca può essere colonizzata da batteri, virus o funghi che provocano infiammazione acuta dei tessuti e danneggiano le mucose. Talvolta sono gli stessi microrganismi normalmente presenti nel cavo orale, ad esempio la Candida albicans, a proliferare in maniera incontrollata provocando i sintomi della stomatite.
Un’altra possibile causa della stomatite è la carenza di vitamina B12, che talvolta può verificarsi in caso di sbilanciamento del microbiota intestinale dovuto all’assunzione di antibiotici: colonie batteriche che si sviluppano in maniera eccessiva consumano un elevato quantitativo di nutrienti, compresa la vitamina B12. La carenza di tale importante sostanza si manifesta sotto forma di stomatite.1-4
3. Come capire se si tratta di stomatite da antibiotici?
La diagnosi di stomatite può essere effettuata dal/la medico/a o dal/la dentista attraverso un’accurata osservazione delle lesioni presenti sulla mucosa del cavo orale. Dato che la stomatite è la risposta infiammatoria a diversi tipi di stimoli e i suoi sintomi sono gli stessi anche quando essa è provocata da cause diverse, per accertarsi che si tratti di stomatite da antibiotici sarà importante prendere in considerazione la storia clinica del paziente, la presenza di altre patologie e/o terapie in corso.
Se l’infiammazione del cavo orale è iniziata in concomitanza con la terapia antibiotica, è probabile che si tratti proprio di stomatite da antibiotici. Tuttavia, dato che questa patologia si presenta con sintomi piuttosto generici, è importante escludere la presenza di problemi di salute più gravi.1-4

4. Stomatite da antibiotici: si può curare?
Non esiste una vera e propria cura per la stomatite: la patologia di solito guarisce spontaneamente entro 1-2 settimane, senza lasciare conseguenze. Talvolta, però, l’infiammazione del cavo orale può essere così dolorosa da rendere difficile mangiare o bere, oppure le lesioni alla mucosa possono essere molto estese e durare più di tre settimane. In tutti questi casi è consigliabile rivolgersi al/la medico/a per escludere la presenza di problemi più seri e valutare la possibilità di interrompere la terapia antibiotica o sostituire il farmaco con uno più tollerato. È essenziale che ogni variazione di una terapia antibiotica venga effettuata sotto indicazione medica, senza mai affidarsi al “fai-da-te”. Interrompere o cambiare l’assunzione degli antibiotici senza supervisione può infatti comportare rischi per la salute.
Per alleviare i fastidiosi sintomi della stomatite può essere utile ricorrere a trattamenti topici che, in seguito a diagnosi medica, può consigliare il/la farmacista, come:
- sciacqui con collutori antinfiammatori;
- sciacqui con prodotti antisettici;
- applicazione locale di corticosteroidi;
- applicazione di anestetici topici;
- applicazione di rivestimenti protettivi contenenti sucralfato;
- sciacqui con antiacidi a base di alluminio.
Per favorire la guarigione della stomatite da antibiotici può essere inoltre utile assumere:
- probiotici (da prendere a qualche ora di distanza dall’antibiotico);
- integratori a base di vitamina B12.
È possibile anche impiegare diversi rimedi naturali per alleviare i sintomi della stomatite e favorire i processi riparativi delle mucose. Scopri di piùleggendo il nostro articolo: Rimedi naturali per gestire la stomatite.1-5
5. Devo prendere l'antibiotico, come posso prevenire la stomatite?
Non è possibile prevenire l’insorgenza della stomatite in seguito all’uso di antibiotici ma è importante ricordare che non sempre la terapia antibiotica causa dei fastidi come la stomatite. Se in passato si è già stati soggetti a questa patologia, è bene informare il/la medico/a, indicando anche quale tipologia di antibiotico ha provocato disturbi. Questa informazione potrebbe essere utile nella prescrizione di un farmaco il più possibile adatto e ben tollerato. Quando il/la medico/a prescrive una terapia antibiotica, è molto importante attenersi scrupolosamente alla posologia e assumere il farmaco indicato fino alla fine del trattamento, perché interrompere o cambiare la terapia senza indicazione medica può essere controproducente e dannoso.
Durante il trattamento antibiotico, infine, è consigliabile proteggere la mucosa della bocca prestando particolare attenzione all’igiene orale per limitare la proliferazione dei batteri.1-5
Bibliografia
- National Health Service (NHS), Mouth ulcers;
- O'Brien CP. Management of stomatitis. Can Fam Physician. 2009 Sep;55(9):891-2. PMID: 19752255; PMCID: PMC2743583;
- Saikaly SK, Saikaly TS, Saikaly LE. Recurrent aphthous ulceration: a review of potential causes and novel treatments. J Dermatolog Treat. 2018 Sep;29(6):542-552. doi: 10.1080/09546634.2017.1422079. Epub 2018 Jan 10. PMID: 29278022.
- Mayo Clinic, Canker sore;
- Radulescu M. The Pharmacologic Management of Common Lesions of the Oral Cavity. Dent Clin North Am. 2016 Apr;60(2):407-20. doi: 10.1016/j.cden.2015.12.003. Epub 2016 Feb 2. PMID: 27040292.






Facci sapere cosa ne pensi di questo post!